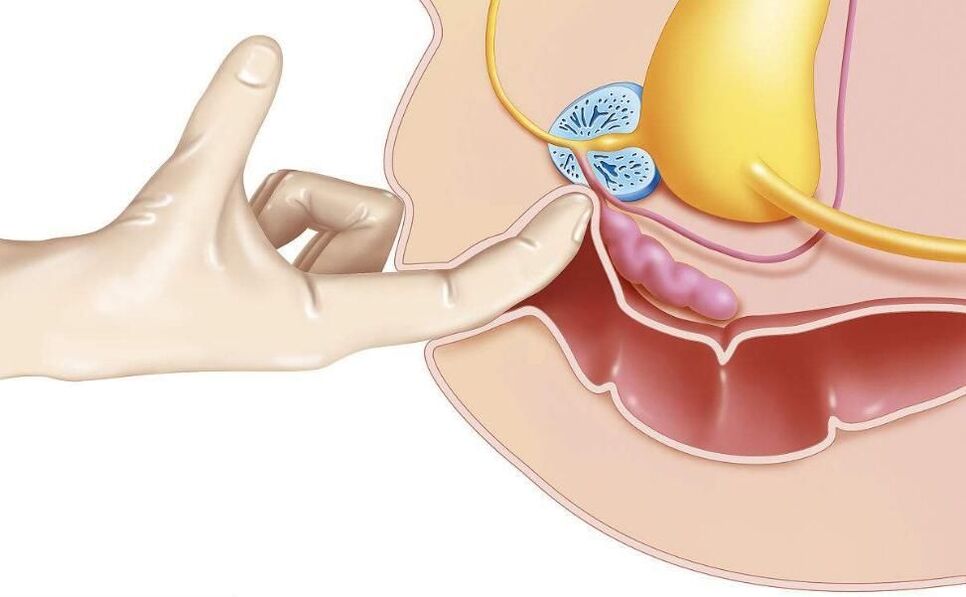
prostatitaeste o boală inflamatorie a prostatei. Se manifestă prin urinare frecventă, durere la nivelul penisului, scrot, rect, tulburări sexuale (disfuncție erectilă, ejaculare precoce etc. ), uneori retenție urinară, sânge în urină. Diagnosticul de prostatită este pus de un urolog sau androlog în funcție de un tablou clinic tipic, de rezultatele unui examen rectal. În plus, se efectuează o ecografie a prostatei, bakposev al secreției de prostată și a urinei. Tratamentul este conservator - terapie cu antibiotice, imunoterapie, masaj de prostată, corectarea stilului de viață.

informatii generale
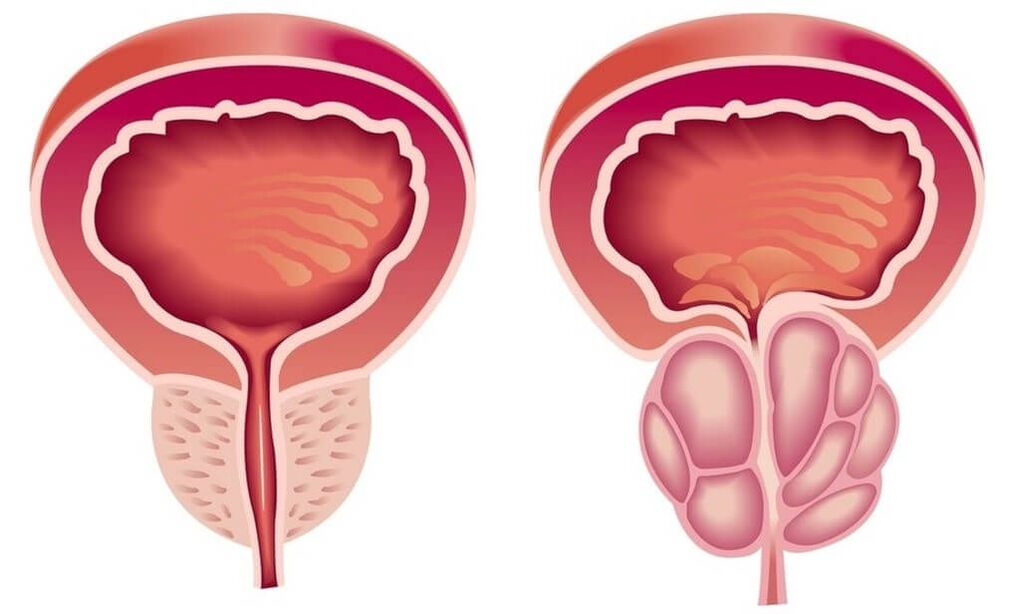
Prostatita este o inflamație a glandei seminale (prostata) - prostata. Este cea mai frecventă boală a sistemului genito-urinar la bărbați. Pacienții cu vârste cuprinse între 25 și 50 de ani sunt cel mai frecvent afectați. Potrivit diverselor rapoarte, 30-85% dintre bărbații peste 30 de ani suferă de prostatită. Posibilă formare de abces la nivelul prostatei, inflamație a testiculelor și a anexelor, care amenință infertilitatea. Creșterea infecției duce la inflamarea sistemului genito-urinar superior (cistita, pielonefrită).
Patologia se dezvoltă odată cu pătrunderea unui agent infecțios care pătrunde în țesutul prostatic din organele sistemului genito-urinar (uretra, vezică urinară) sau dintr-un focar de inflamație îndepărtat (în pneumonie, gripă, amigdalita, furunculoză).
Cauzele prostatitei
Ca agenți infecțioși într-un proces acut, pot acționa Staphylococcus aureus (Staphylococcus aureus), Enterococcus (Enterococcus), Enterobacter (Enterobacter), Pseudomonas (Pseudomonas), Proteus (Proteus), Klebsiella (Klebsiella) și Escherichia coli (E. Coli). Majoritatea microorganismelor aparțin florei condițional patogene și provoacă prostatita numai în prezența altor factori predispozanți. Inflamația cronică se datorează de obicei asociațiilor polimicrobiene.
Riscul de a dezvolta boala crește odată cu hipotermia, un istoric de infecții specifice și afecțiuni însoțite de congestie în țesuturile prostatei. Există următorii factori predispozanți:
- Hipotermie generală (singură sau permanentă, asociată cu condițiile de muncă).
- Un stil de viață sedentar, o specialitate care obligă o persoană să fie într-o poziție sedentară pentru o perioadă lungă de timp (operatori de computere, șoferi etc. ).
- Constipație constantă.
- Încălcări ale ritmului normal al activității sexuale (activitate sexuală excesivă, abstinență prelungită, ejaculare incompletă în timpul actului sexual „obișnuit" fără colorare emoțională).
- Prezența bolilor cronice (colecistita, bronșită) sau a focarelor cronice de infecție în organism (osteomielita cronică, carii netratate, amigdalita etc. ).
- Boli urologice anterioare (uretrită, cistita etc. ) și boli cu transmitere sexuală (chlamydia, trichomonasis, gonoree).
- Condiții care duc la suprimarea sistemului imunitar (stres cronic, alimentație neregulată și necorespunzătoare, lipsă regulată de somn, supraantrenament la sportivi).
Se crede că riscul de apariție a patologiei crește odată cu intoxicația cronică (alcool, nicotină, morfină). Unele studii din domeniul andrologiei moderne demonstrează că traumatismele perineale cronice (vibrații, comoții) la șoferii de mașini, motocicliștii și bicicliștii sunt un factor provocator. Cu toate acestea, majoritatea covârșitoare a experților consideră că toate aceste circumstanțe nu sunt adevăratele cauze ale bolii, ci doar contribuie la exacerbarea procesului inflamator latent în țesuturile prostatei.
Congestia în țesutul prostatei joacă un rol decisiv în dezvoltarea prostatitei. Încălcarea fluxului sanguin capilar duce la creșterea peroxidării lipidelor, edem, exudarea țesutului prostatic și creează condiții pentru dezvoltarea unui proces infecțios.
Simptomele inflamației prostatei
Prostatita acuta
Există trei etape ale prostatitei acute, caracterizate prin prezența unui tablou clinic specific și modificări morfologice:
- Catarală acută. Pacienții se plâng de urinare frecventă, adesea dureroasă, durere în sacrum și perineu.
- foliculi acute. Durerea se intensifică, uneori iradiază spre anus și este agravată de defecare. Urinare dificilă, urina curge într-un flux subțire. În unele cazuri, apare retenția urinară. Este tipică o afecțiune subfebrilă sau hipertermie moderată.
- Parenchim acut. Intoxicație generală severă, hipertermie până la 38-40°C, frisoane. Tulburări disurice, adesea - retenție acută de urină. Dureri ascuțite, palpitante în perineu. Dificultate la trecerea scaunului.
Inflamația cronică a prostatei
În cazuri rare, prostatita cronică devine rezultatul unui proces acut, dar de obicei se observă o evoluție în primul rând cronică. Temperatura crește ocazional la niveluri subfebrile. Pacientul constată o ușoară durere în perineu, disconfort la urinare și defecare. Cel mai caracteristic simptom este o scurgere slabă din uretră în timpul defecării. Forma cronică primară a bolii se dezvoltă pe o perioadă mai lungă de timp. Este precedată de prostatoză (staza sângelui în capilare), care se transformă treptat în prostatita nebacteriană.
Prostatita cronică este adesea o complicație a procesului inflamator cauzată de agentul cauzal al unei anumite infecții (chlamydia, trichomonas, ureaplasma, gonococ). Simptomele unui proces inflamator specific maschează în multe cazuri manifestările de afectare a prostatei. Poate o ușoară creștere a durerii la urinare, ușoară durere în perineu, secreții slabe din uretra cu o mișcare intestinală. O ușoară modificare a tabloului clinic trece adesea neobservată de pacient.
Inflamația cronică a prostatei se poate manifesta printr-o senzație de arsură la nivelul uretrei și perineului, disurie, disfuncție sexuală, oboseală generală crescută. Încălcarea potenței (sau teama de aceste încălcări) duce adesea la depresie mentală, anxietate și iritabilitate. Tabloul clinic nu include întotdeauna toate grupurile de simptome enumerate, este diferit pentru diferiți pacienți și se modifică în timp. Există trei sindroame principale caracteristice prostatitei cronice: durere, disurie, disfuncție sexuală.
Nu există receptori pentru durere în țesutul de prostată. Cauza durerii în prostatita cronică devine aproape inevitabilă din cauza inervației abundente a organelor pelvine și a implicării în procesul inflamator al căilor nervoase. Pacienții se plâng de dureri de intensitate diferită - de la somn slab, dureros până la somn intens, tulburător. Odată cu ejaculare, activitate sexuală excesivă sau abstinență sexuală, are loc o schimbare a naturii durerii (intensificare sau slăbire). Durerea iradiază spre scrot, sacrum, perineu, uneori spre regiunea lombară.
Ca urmare a inflamației în prostatita cronică, volumul prostatei crește și comprimă uretra. Lumenul ureterului este redus. Pacientul are impulsuri frecvente de a urina, o senzație de golire incompletă a vezicii urinare. De regulă, fenomenele dizurice sunt exprimate în stadiile incipiente. Apoi se dezvoltă hipertrofia compensatorie a stratului muscular al vezicii urinare și ureterelor. Simptomele disuriei în această perioadă slăbesc și apoi cresc din nou odată cu decompensarea mecanismelor adaptative.
În stadiul inițial, se poate dezvolta dipotența, care se manifestă diferit la diferiți pacienți. Pacienții se pot plânge de erecții nocturne frecvente, orgasme neclare sau agravarea erecțiilor. Ejacularea accelerată este asociată cu o scădere a nivelului prag de excitare a centrului orgasmic. Senzațiile dureroase în timpul ejaculării pot provoca respingerea activității sexuale. În viitor, disfuncția sexuală va deveni mai pronunțată. În stadiul avansat, se dezvoltă impotența.
Gradul de disfuncție sexuală este determinat de mulți factori, inclusiv de constituția sexuală a pacientului și starea de spirit psihologică. Tulburările de potență și disuria se pot datora atât modificărilor prostatei, cât și sugestibilității pacientului, care, cu prostatita cronică, se așteaptă la dezvoltarea inevitabilă a tulburărilor sexuale și urinare. Dipotența psihogenă și disuria se dezvoltă în mod deosebit de frecvent la pacienții anxioși, sugestivi.
Impotența și uneori amenințarea unor posibile tulburări sexuale sunt greu de suportat de către pacienți. Adesea, există o schimbare a caracterului, iritabilitate, neplăcere, îngrijorare excesivă pentru sănătatea cuiva și chiar „îngrijire pentru boală".
complicatii
Fără tratamentul în timp util al prostatitei acute, există un risc semnificativ de a dezvolta un abces de prostată. Odată cu formarea unui focar purulent, temperatura corpului pacientului crește la 39-40 ° C și poate deveni frenetică. Valurile de căldură alternează cu frisoane severe. Durerea înjunghiată în perineu face dificilă urinarea și face imposibilă mișcarea intestinală.
Creșterea edemului de prostată duce la retenție urinară acută. Rareori un abces izbucnește spontan în uretră sau rect. Când este deschisă, urină purulentă, tulbure, cu un miros neplăcut înțepător, apare în uretră, când este deschisă, fecalele conțin puroi și mucus în rect.
Prostatita cronică se caracterizează printr-un curs ondulat cu perioade de remisiuni de lungă durată, timp în care inflamația prostatei este latentă sau se manifestă cu simptome extrem de rele. Pacienții care nu sunt deranjați de nimic întrerup adesea tratamentul și se întorc numai atunci când apar complicații.
Răspândirea infecției prin tractul urinar provoacă apariția pielonefritei și cistitei. Cea mai frecventă complicație a procesului cronic este inflamația testiculelor și a epididimului (epdidimo-orhită) și inflamația veziculelor seminale (veziculită). Rezultatul acestor boli este adesea infertilitatea.
diagnostic
Tabloul clinic caracteristic simplifică diagnosticul de prostatita acută și cronică. Este obligatoriu:
tratamentul prostatitei
Tratamentul prostatitei acute
Pacienții cu un curs acut necomplicat sunt tratați în ambulatoriu de către un urolog. În caz de otrăvire severă, suspiciune de proces purulent, este indicată spitalizarea. Se efectuează terapia antibacteriană. Preparatele sunt selectate ținând cont de sensibilitatea agentului infecțios. Antibioticele, care pot pătrunde cu ușurință în țesutul prostatic, sunt larg răspândite.
Odată cu dezvoltarea retenției urinare acute pe fondul prostatitei, ei recurg la instalarea unei cistostomii și nu a unui cateter uretral, deoarece există riscul de a forma un abces al prostatei. Odată cu dezvoltarea unui abces, se efectuează o deschidere endoscopică transrectală sau transuretrală a abcesului.
Tratamentul prostatitei cronice
Tratamentul prostatitei cronice ar trebui să fie complex, incluzând terapia etiotropă, fizioterapie, corectarea imunității:
- terapie cu antibiotice. Pacientului i se prescriu medicamente antibacteriene pentru o perioadă lungă de timp (în decurs de 4-8 săptămâni). Selecția tipului și dozei de medicamente antibacteriene, precum și determinarea duratei tratamentului se efectuează individual. Medicamentul este selectat pe baza sensibilității microflorei în funcție de rezultatele uroculturii și secreția de prostată.
- masaj de prostata.Masajul glandei are un efect complex asupra organului afectat. În timpul masajului, secreția inflamatorie acumulată în prostată este împinsă în canale, apoi intră în uretră și este îndepărtată din corp. Procedura îmbunătățește fluxul de sânge către prostată, ceea ce minimizează congestia și asigură o mai bună penetrare a medicamentelor antibacteriene în țesuturile organului afectat.
- Fizioterapie.Iradierea cu laser, undele ultrasonice și vibrațiile electromagnetice sunt folosite pentru a îmbunătăți circulația sângelui. Dacă procedurile fizioterapeutice nu pot fi efectuate, pacientului i se prescriu microclistere medicinale calde.
În cazul inflamației cronice, pe termen lung, este indicată consultarea unui imunolog pentru a alege tactica terapiei imunocorectoare. Pacientul este sfătuit cu privire la modificările stilului de viață. Anumite modificări ale stilului de viață al unui pacient cu prostatită cronică sunt atât o măsură curativă, cât și o măsură preventivă. Pacientului i se recomandă să normalizeze somnul și starea de veghe, să introducă o dietă și să se angajeze într-o activitate fizică moderată.
Terapia cu antibiotice este cea mai eficientă modalitate de a trata prostatita. Fitoterapia, imunocorectorii și preparatele hormonale pot fi, de asemenea, utilizate conform prescripției medicului.
În absența simptomelor acute, prostatita poate fi tratată cu metode fizioterapeutice. Se recomandă intervenția chirurgicală pentru abcese și supurații.
tratament cu medicamente
Tratamentul prostatitei cu terapie cu antibiotice ar trebui să înceapă cu Bakposev, al cărui scop este acela de a evalua sensibilitatea organismului la acest tip de antibiotice. În încălcarea urinării, utilizarea medicamentelor antiinflamatoare este un rezultat bun.
Medicamentele în cazurile acute sunt luate sub formă de tablete - sub formă de picurător sau intramuscular. Pentru tratamentul formelor cronice de prostatită, supozitoarele rectale sunt eficiente: cu ajutorul lor, medicamentele ajung la destinație mai repede și au un efect minim asupra altor organe.
Medicamentele de subțiere a sângelui și antiinflamatorii s-au dovedit, de asemenea, eficiente.
Terapie antibacteriană
Antibioticele sunt un instrument eficient în lupta împotriva prostatitei bacteriene. Pentru a obține efectul dorit și pentru a nu dăuna organismului, alegerea medicamentului, a dozei și a regimului de tratament trebuie făcută de un medic. Pentru selectarea corectă a celor mai eficiente medicamente, trebuie să afle ce fel de agenți patogeni au cauzat prostatita și, de asemenea, să verifice toleranța pacientului la antibiotice dintr-un anumit grup.
Antibioticele din grupul fluorochinolonelor s-au dovedit pentru tratamentul eficient al prostatitei cronice. Acțiunea lor vizează suprimarea infecției bacteriene și întărirea imunității organismului. În plus, un antibiotic bacteriostatic este recomandat pentru prevenirea și tratamentul bolilor concomitente ale sistemului genito-urinar.
Tratamentul prostatitei cauzate de micoplasmă și chlamydia poate fi efectuat suplimentar cu medicamente macrolide și tetracicline care încetinesc răspândirea infecției.
Durata tratamentului cu medicamente antibacteriene este de la 2 la 4 săptămâni. Cu o dinamică pozitivă, cursul poate fi prelungit.
fizioterapie
Metodele fizioterapeutice în tratamentul prostatitei au ca scop activarea circulației sângelui în zona pelviană, îmbunătățirea proceselor metabolice în prostată și curățarea canalelor. Dacă fizioterapie este combinată cu administrarea de antibiotice, efectul acestora din urmă va fi sporit.
Principalele metode includ:
- magnetoterapie;
- terapie cu laser;
- electroforeză;
- încălzire;
- cu ultrasunete;
- tratarea namolului;
- iradiere de înaltă frecvență;
- Fizioterapie.
Una dintre cele mai vechi metode, masajul transrectal al prostatei, nu are eficacitate dovedită conform cercetărilor moderne.
Tratamente nespecifice
Tratamentele nespecifice pentru prostatită includ:
- hirudoterapia;
- post terapeutic;
- acupunctura;
- Dieta conform metodei lui Ostrovsky;
- Alcalinizarea corpului prin metoda Neumyvakin.
Se recomandă insistent să coordonați cu medicul dumneavoastră orice metode netradiționale de tratare a prostatitei.
interventie chirurgicala
În cazuri complexe și urgențe, se recurge la metodele chirurgicale:
- pentru drenajul abceselor purulente care sunt îndepărtate laparoscopic printr-o puncție;
- în încălcarea urinării din cauza leziunilor tractului urinar;
- cu un volum mare al zonei afectate;
- cu un număr semnificativ de pietre în corpul glandei.
Pietrele și țesutul mort sunt îndepărtate endoscopic. Cu leziuni extinse sau pietre multiple, se recurge la rezecția prostatei.
Rezecția transuretrală este eficientă și în prostatita bacteriană. Astfel, este posibil să se reducă riscul de recidivă.
remedii naturale
Tratamentul prostatitei cu remedii populare este puțin probabil să fie eficient în sine, dar poate fi utilizat în combinație cu metode medicale și fizioterapeutice. Acestea includ: produse apicole, decocturi de ierburi și semințe, tincturi de usturoi, ghimbir, pârâu de castor, verdeață proaspătă, semințe de dovleac.
În cazurile acute ale evoluției bolii, este esențial să consultați un medic, în niciun caz automedicație! Odată cu ruperea unui abces purulent, este posibil un rezultat fatal.
Lumanari pentru prostatita
Tratamentul prostatitei cu supozitoare rectale este mult mai eficient decât comprimatele, chiar dacă doar pentru că rectul este mult mai aproape de prostată, ceea ce înseamnă că medicamentul acționează mai repede.
Compoziția medicamentelor pentru tratamentul prostatitei poate fi complet diferită, ele sunt prescrise pentru a rezolva o problemă specifică.
- Agenții antibacterieni sunt mai ales eficienți în prostatita cauzată de chlamydia.
- Analgezicele sunt folosite pentru tratamentul simptomatic, ameliorează bine durerea.
- Imunostimulatoarele îmbunătățesc circulația sângelui, ameliorează umflarea și sunt utilizate în terapia complexă.
- Fitopreparatele au un efect ușor. Ele, ca și lumânările, sunt folosite pe produsele apicole ca adjuvant la tratamentul principal.
- Compozițiile pe bază de ihtiol promovează circulația sângelui în zona mucoasei intestinale, ceea ce accelerează slăbirea proceselor inflamatorii și îmbunătățește ușor imunitatea.
- Produsele pe bază de enzime previn formarea țesutului cicatricial. Se recomandă administrarea ca parte a terapiei complexe cu antibiotice, medicamente antiinflamatoare și analgezice.
medicamente auxiliare
Pentru tratamentul simptomatic al prostatitei la bărbați, cum ar fi ameliorarea durerii la urinare, puteți lua suplimentar medicamente antispastice care relaxează mușchii netezi, ameliorând astfel rapid durerea.
Suplimentele de subțiere a sângelui și antiinflamatoare pe bază de produse apicole, ulei din semințe de dovleac, extracte din fructe de palmier contribuie la recuperarea generală.
dieta si stilul de viata
Dieta corectă, echilibrată și un stil de viață sănătos sunt foarte importante pentru tratamentul prostatitei. Mâncarea nu trebuie să conțină alimente picante, prăjite, sărate, murate. În forma acută, alcoolul este strict interzis.
Alimentele trebuie să conțină suficiente fibre pentru a preveni constipația. Conținutul de proteine trebuie redus. Este de dorit să se suplimenteze dieta cu ierburi, ghimbir și semințe de dovleac.
Tratament non-medicament
Metodele de terapie fără medicamente vă permit să acționați direct asupra prostatei, crescând concentrația de medicamente în țesuturile acesteia și eliminând congestia.
Hipertermia la microunde se realizează folosind o sondă rectală introdusă în anusul pacientului. Puteți seta temperatura necesară pentru un anumit tip de expunere pe dispozitiv. Pentru a crește concentrația medicamentului în prostată, este necesară încălzirea la 38-40 ° C. Pentru a obține efectul antibacterian - 40-45 ° C.
Astăzi, tratamentul non-medicament se concentrează pe terapia cu laser. Posibilitățile acestei tehnologii sunt foarte variate. Sub influența unui laser, în prostată au loc următoarele procese:
- activarea reacțiilor redox;
- îmbunătățește microcirculația sângelui;
- se formează capilare noi;
- microflora patogenă este suprimată;
- Este activat procesul de diviziune celulară, ceea ce contribuie la regenerarea țesuturilor.
În timpul studiului efectelor terapiei cu laser asupra pacienților cu prostatită, a fost observat un efect secundar, dar a fost pozitiv în scopul tratamentului. La cei care au finalizat cursul, potența a crescut, disfuncția erectilă a fost eliminată și vitalitatea a fost restabilită. Pentru a obține acest rezultat este necesar să folosiți un fascicul cu o anumită lungime de undă. În general, radiațiile laser de intensitate scăzută sunt folosite pentru a trata prostatita cronică.
Pacienții pot fi supuși terapiei cu laser din proprie inițiativă, dacă nu sunt prescrise de medicul curant.
Tratamentul chirurgical al prostatitei cronice
Prostatita cronică nu reprezintă o amenințare pentru viața pacientului, dar poate afecta semnificativ calitatea acesteia. Cea mai gravă complicație a acestei boli este formarea de pietre în țesuturile glandei. Pentru a-l scăpa de prostoliți, se efectuează rezecția transuretrală.
Operațiunea se va desfășura sub controlul TRUS.
Dacă apar complicații precum scleroza de prostată, se efectuează o electrochirurgie transuretrală. Dacă se observă scleroza gâtului vezicii urinare în combinație cu această patologie, se efectuează o rezecție parțială a prostatei.
Cu blocarea canalelor seminale și excretoare, sunt indicate operații endoscopice pentru a elimina încălcările permeabilității secretului. Pentru a face acest lucru, se face o incizie în veziculele și canalele seminale. Dacă apare un abces, este posibilă îndepărtarea completă a glandei.
Consecințele prostatitei netratate

Chiar dacă simptomele prostatitei nu apar pentru o lungă perioadă de timp, este necesară o examinare regulată de către un urolog. Prostatita care nu s-a vindecat complet poate fi însoțită de formarea de calcificari, care apoi trebuie îndepărtate împreună cu glanda. Experții sunt siguri că nu există alte modalități de a îndepărta sau dizolva pietrele.
În plus, microorganismele patogene pot migra către organele învecinate și pot provoca inflamații. Prostatita în curs de desfășurare poate provoca dezvoltarea adenoamelor și a cancerului de prostată.
prognostic și prevenire
Prostatita acută este o boală care are o tendință pronunțată de a se croniciza. Chiar și cu un tratament adecvat în timp util, mai mult de jumătate dintre pacienți ajung cu prostatita cronică. Recuperarea este departe de a fi realizată întotdeauna, dar cu o terapie consecventă potrivită și conform recomandării medicului, este posibil să se elimine simptomele neplăcute și, în cazul unei evoluții cronice, să se obțină o remisiune stabilă pe termen lung.
Prevenirea înseamnă eliminarea factorilor de risc. Este necesar să se evite hipotermia, să se alterneze munca sedentară și perioadele de activitate fizică, să se mănânce regulat și din plin. În caz de constipație, trebuie utilizate laxative. Una dintre măsurile preventive este normalizarea vieții sexuale, deoarece atât activitatea sexuală excesivă, cât și abstinența sexuală sunt factori de risc pentru dezvoltarea prostatitei. Dacă apar simptome ale unei boli urologice sau cu transmitere sexuală, trebuie să consultați un medic în timp util.





























